Ochrana vnitřního vodovodu z pohledu mikrobiologie (II)
Z našich zkušeností lze doložit, že kolonizované jsou zejména nové nebo rekonstruované systémy přípravy a distribuce PWH. Jednotlivé druhy materiálů, používaných k výrobě potrubních rozvodů, však nemají stejné vlastnosti ve vztahu k bakteriím, které se ve vodě - ať již teplé nebo studené - mohou vyskytnout. U PWH pak ještě přichází další skutečnost - je zde technologie ohřevu.
1.Úvod - všeobecně známý začátek problémů s legionelou
Své jméno a proslulost získaly legionely r. 1976 ve Filadelfii, kde v hotelu Bellevue-Stratford způsobily dosud nejrozsáhlejší epidemii plicních onemocnění, a to mezi účastníky sjezdu asi 4 tisíc amerických legionářů (veteránů II. světové války). Tzv. legionářskou nemocí zde bylo postiženo 221 přítomných, z nichž 34 zemřelo. Zdrojem nákazy se ukázal jak kolonizovaný aerosol z klimatizace, tak zřejmě i TVOS (technické vodní obslužné systémy) dotyčného hotelu. Krátce nato se prokázalo, že epidemie vyvolané legionelami se určitě vyskytovaly i před rokem 1976. Ze vzorku krve vojenského potápěče, uložené v mrazicím boxu Centra pro kontrolu nemocí v Atlantě od roku 1943, byla úspěšně vykultivována Legionella micdadei. Za první průkazně doloženou epidemii legionářské nemoci bylo uznáno 81 postižených pacientů v nemocnici Sv. Alžběty ve Washingtonu r. 1965. V našich podmínkách KOPŘIVA [3-7] konstatuje, že by bylo krajně nevhodné čekat s potřebnými preventivními opatřeními až do doby, kdy dojde k epidemii bakterií legionela - toto uvedl před devíti lety a situace se nezlepšila, i když již k oné epidemii došlo. Také zde tento autor informuje o zajímavé skutečnosti - v místě, kde došlo k epidemii, se již další infekce nevyskytla. Je to pochopitelné, protože v daném místě byly zavedeny vhodné režimy provozu a údržby, pracovníci technické obsluhy získali zkušenosti a znalosti. Zcela jistě byly také odstraněny předpokládané možné zdroje systémové kolonizace.
2. Současný stav poznání
Navzdory téměř třicetiletému intenzivnímu výzkumu tohoto mikroba stále zůstávají některé problémy s jeho biologií a epidemiologií nejasné. Legionely jsou typické vodní mikroorganismy, které byly v přírodě prokázány ve všech typech vod. Od potoků, řek a jezer až po termální vody Yellowstonského národního parku. Mikrobi podobní legionelám byly pozorováni i v Karibském moři. Byli dokonce nalezeni ve vodě uvnitř listových růžic bromélií v dešťových pralesích, v půdě i u některých bezobratlých. Může být nejasná cesta této kolonizující bakterie z přírody do TVOS, ale je třeba specifikovat a hledat obranu formou prevence, např. úpravou podmínek jejich realizace, provozu, údržby i ošetření, úpravy vody k ohřevu a po ohřevu.
Z venkovního prostředí se legionely dostávají do TVOS, zabezpečujících mikroklima a obsluhu člověka, potrubím z vodovodního řadu. Jsou chlorresistentní a vodárensky nesledované. Cesta je tedy z úpravny pitné vody do vodovodního řadu a odtud do vodovodních systémů v objektech. Je skutečností, že v distribučním systému SPV nejsou podmínky pro jejich rozmnožování - tyto bakterie primárně osidlují hlavně ohřev a distribuční sítě PWH. Toto prostředí, i když se zdá být pro živé organismy nutričně nepříznivé, vytváří spolu se zvýšenou teplotou legionelám optimální podmínky pro přežívání mimo jiné i proto, že je zde minimum jejich konkurentů. Příkladně běžný zásobníkový ohřívač má rozvrstvení vody podle teploty - zatímco v horní části, odkud připravená PWH odchází do distribučního systému je teplota kolem 60 °C, je u dna, v místech s kalem, teplota obvykle pod 30 °C.
Připočteme-li k tomuto stimulační účinek stopových množství kovů, uvolňovaných v důsledku koroze a synergický vliv doprovodné mikroflóry, dojdeme k jednoduchému vysvětlení, proč lze nacházet tolik pozitivních nálezů jak z technologie ohřevu, tak i distribuční sítě technického zázemí přípravy a rozvodu vody v průmyslových budovách, bytových komplexech sídlišť nebo - zejména - zdravotnických zařízeních. Jak konstatovali DRAŠAR s FIŠEREM [3-3], do roku 1990 se nacházelo v takových systémech ohřevu a distribuce 21 - 41 % pozitivních nálezů legionely - čili kolonizace se vyskytovala ve více než třetině těchto objektů. Skutečností je, že výskyt bakterie legionela je závislý na vytvořených podmínkách, umožňující její rozmnožování. KOPŘIVA [3-7] uvádí, že k hromadné infekci - tedy epidemii - dochází většinou při zahájení provozu nové stavby nebo po delším přerušení provozu. Z našich zkušeností lze doložit, že kolonizované jsou zejména nové nebo rekonstruované systémy přípravy a distribuce PWH.
3. Legionela ve vodovodním potrubí
Jedním z technických systémů, který dnes člověk přímo využívá, je vodovodní potrubí - dodávka vody k pitné i ostatní spotřebě mnohdy limituje život. Musí jít také o kvalitu, která se i materiálem potrubního rozvodu může měnit nejen co do chemického složení vody, ale také bakteriologické kolonizace. Jednotlivé druhy materiálů, používaných k výrobě potrubních rozvodů však nemají stejné vlastnosti ve vztahu k bakteriím, které se ve vodě - ať již teplé nebo studené - mohou vyskytnout.
U PWH pak ještě přichází další skutečnost - je zde technologie ohřevu, která také může být zdrojem bakteriální kolonizace, protože jsou zde vytvořeny velmi dobré podmínky pro až exponenciální narůst bakterií, ať již třeba v zásobníkových ohřívačích, které nejsou odkalovány, pak ve vodorovných rozvodech s množstvím kalu a také v moderních systémech přípravy PWH bez akumulace, s deskovými výměníky. Zde totiž není vůbec šance kal zachytit a tedy ani jej odstranit, dokonce se ani projektant o zachycení/odloučení kalu nepokouší... Právě kal, jeho výskyt v distribuční síti objektu, může být, podle našeho názoru, značným předpokladem pro bakteriální kolonizaci. Základním bodem však bude výskyt biofilmů na stěnách rozvodného potrubí. Uvnitř distribučních vodovodních sítí pak legionely kolonizují vnitřní stěny potrubí, armatur a jejich těsnění, usměrňovače a perlátory směšovacích baterií, hadice i koncovky sprch. Experimenty prokázaly, že již v rozmezí 1 týdne tito mikrobi ulpívají téměř na všech površích, s výjimkou měděných (ROGERS a kol. [3-15]). Pryžová těsnění jejich růst dokonce potencují.
| Materiál | Osídlení* | Relativní osídlení | ||
|---|---|---|---|---|
| Mikroflóra celkově | Legionella pneumophila | Mikroflóra celkově | Legionella pneumophila | |
| Měď | 70 | 0,7 | 1 | 1 |
| Sklo | 150 | 1,5 | 2,1 | 2,1 |
| Polybutylen | 180 | 2,0 | 2,6 | 2,8 |
| Polyetylén | 960 | 23 | 13,7 | 33 |
| Tvrdý PVC | 1070 | 11 | 15,3 | 15,7 |
| Etylen-propylen kopolymer |
27 000 | 500 | 386 | 714 |
Tabulka 3.1 - porovnání materiálů z hlediska osídlení mikroflórou a legionelou ROGERS [3-15]
* počet kolonií 1 x 103 na 1 cm2
Do tří týdnů se začínají vytvářet viditelná mikrospolečenstva s produkcí usazenin a slizu, vytváří se biofilm. Zde legionely žijí ve vzájemně symbiotických vztazích s nefermentujícími gramnegativními tyčinkami, atypickými mykobakteriemi, řasami a amébami. Tím se také vysvětlují poměrně časté nálezy améb i atypických mykobakterií ve vzorcích pozitivních na legionely. Dobrý úkryt v těchto společenstvech, ale i využívání minerálních nánosů na vnitřních stěnách potrubí spolu s vyšší rezistencí legionel ke chlóru je hlavním důvodem, proč je prakticky nemožné je z vodovodních sítí zcela eliminovat.
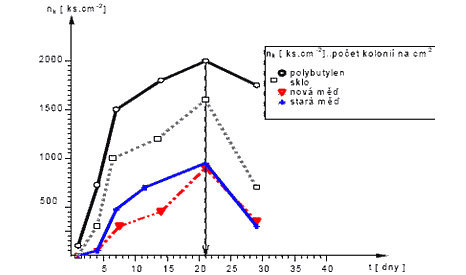
Graf 3.1 - Přilnutí bakterií Legionella pneumophila
na vnitřních plochách (WEST a kol. [3-21])
4. Cesty přenosu infekce
Člověk je považován za náhodného hostitele legionely. Je možno rozlišit nejdůležitější cesty přenosu na vnímavého jedince - je jich 5:
- vzdušná cesta kolonizovaným aerosolem (chladící věže, zvlhčovače vzduchu, inhalátory, klimatizace, skrápění proti prachu, mlžení zeleniny v supermarketu, mlžení květin na výstavě, ale i fontána v parku...!, také je doložena epidemie z kondenzované vody ve vzduchotechnických zařízeních velkých prodejen po několikadenním přerušení provozu (např. svátky...)
- aspirační cesta - požití kolonizované vody - legionely se dostávají z úst do dýchadel, kdy legionely při pití nebo např. čištění zubů kolonizují ústní část hltanu, odkud jsou následně vdechnuty. Tato teorie je podložena několika epidemiologickými studiemi, chybí však výrazný mikrobiologický důkaz
- potravní cesta - je rovněž možná - 35 % postižených má střevní potíže..., reakce přímo se nepodařilo dokázat, tato bakterie nejeví sama o sobě žádné dopady do trávícího traktu, i zde je možno uvažovat o působení až toxinů z jejich metabolismu, přičemž místo jejich usídlení nemusí být v trávicím traktu
- přímé zavlečení do plic - jen na odděleních intenzivní péče v nemocnicích - z nedokonale desinfikovaných dýchacích přístrojů, inkubátorů.
- jiné cesty přenosu - přes povrchové rány atd., bez objasněné cesty vniku do organismu. Možnosti kolonizace jsou tedy zejména všude tam, kde se rozstřikuje voda - ostřikovače aut, úklidové prostředky, novorozenecké inkubátory, myčky aut, protiprašné zvlhčování v kamenolomech, při práci kuličů skla a také v zubních ordinacích přímo v ústech pacienta, kde je používána jemná vodní mlha ke chlazení vrtání! Tato sdělení DRAŠARA [3-2] nejsou povzbudivá... To není úplný výčet - zřejmě sem patří i broušení, skrápění proti prachu ve slévárnách a hutích, při recyklaci stavebního odpadu, v obrobnách kovů s rozstřikem chladící kapaliny (mnohdy široce mikrobiálně osídlené při jejím neudržování), ve sklenících, atd. A také některé solární systémy pro přímý ohřev vody, kde se tato ohřívá v plastových vacích a voda je zde i dlouhou dobu bez pohybu! Je třeba uvažovat o čase - maximální nárůst legionely je v rozmezí 21 dnů, takže v určitém mezidobí nemusíme na vysoké hodnoty vůbec narazit. Jinou, další podstatnou stránkou je osvěta k používání PWH: leckdy narazíte na stav, že se používá k pitným účelům - pro přípravu rozpustné kávy, čaje, polévek, pro "urychlení" vaření.
Jak ukazují výsledky doložených epidemií, nelze doposud určit pořadí nebezpečnosti těchto zdrojů. Velikou roli zde hraje i náhodná shoda okolností. V podstatě jsou podchyceny rozsáhlejší případy hromadných infekcí, které jsou označovány za epidemie. Větší díl onemocnění se ovšem pohybuje v oblasti sporadických infekcí, kde se ověřování vlastně neprovádí, protože legionelóza není často jako taková diagnostikována. Zásadním rozdílem oproti ostatním plicním onemocněním je okolnost, že bakterie se vyskytují ve své virulentní podobě v technickém zázemí s vodními zdroji a teprve odtud infikují člověka. Úspěšnou prevenci proti legionelóze nelze proto zaměřit pouze na opatření zdravotnického rázu, ale nutno hledat především vhodná technická preventivní řešení, s cílem snížení zdravotního rizika - řada technických systémů již při prvotním posouzení vykazuje dosti zásadní prohřešky proti správné technické praxi (snad lze lépe říci: proti zdravému selskému rozumu...).
5. Legionelóza
Stanovení diagnózy je dosud obtížné a proto počet nerozpoznaných onemocnění a následných úmrtí je značný. Statisticky jsou podchycovány prakticky pouze případy epidemií v místech většího shromáždění osob (hotely, nemocnice, domovy seniorů, obchodní domy, plovárny atd.). Pozornosti ale pak unikají místa, kde onemocní jedinci. Nutno si uvědomit, že bakterie legionela se vyskytují prakticky ve vodě celé přírody a proto se lze domnívat, že onemocnění legionelózou probíhala již dávno, jenomže původce onemocnění nebyl znám a úmrtí byla přičítána těžkému zápalu plic.
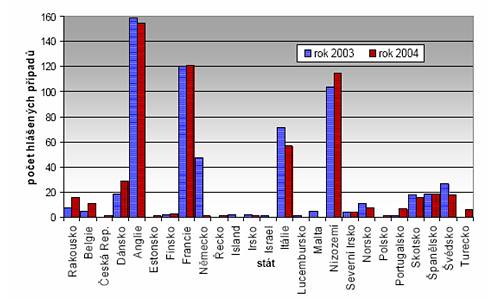
U jednoho procenta populace se podle shodných nálezů z USA, SRN, Anglie, Itálie a Nizozemí nacházejí protilátky proti bakteriím legionela (Drašar [3-2]). Protože nemůžeme u legionelózy počítat se žádnou trvalejší imunitou, lze konstatovat, že během jednoho roku prodělalo asi jedno procento populace nějakou formu třeba skryté legionelózy. Podle světově uznávaných indexů onemocní 1 - 10 % z infikovaných. To by v našich podmínkách odpovídalo počtu v rozmezí deseti tisíci lehkých a asi tisíci těžkých legionelóz. Jestliže uvažujeme udávaný počet úmrtí, dojdeme v České republice (10 mil. obyvatel) takto k počtu asi 100 až 200 úmrtí na legionelózu ročně. Na druhé straně dokládají autoři [WERNER, PIETSCH 3-20], že na jeden milion obyvatel připadá za rok asi 700 až 900 případů legionelóz, úmrtnost se pohybuje kolem 15%. Lze tedy dedukovat s využitím těchto čísel, že by v České republice mělo docházet ročně k cca 7 - 9 tis. onemocněním, pak uvedených 15 % úmrtnosti by ukazovalo až na neuvěřitelný počet 1.300 úmrtí, což je srovnatelné s počtem usmrcených při dopravních nehodách na silnicích za stejné období jednoho roku! Ve svém souhrnném přehledu tohoto problému uvádí KOPŘIVA [3-7], že technická veřejnost je u nás poměrně špatně informována a že počet předpokládaných úmrtí v naší republice ročně představuje pouze 10 % z počtu lidí, usmrcených vlivem dopravy na našich silnicích... Jiný pramen je v tab. 3-2, kde jsou uvedeny počty legionelóz a úmrtí v USA - při přepočtu docházíme k číslu cca 5,7 smrtelných případů legionelóz na jeden milion obyvatel, tedy v ČR by mělo být cca 60 úmrtí ročně a nemocných nejméně pětkrát více. Skutečnost je však kolem deseti nemocných ročně v ČR - je tedy zjevná chyba v podchycení případů a také v samotném poznání. Jinou samostatnou kapitolou jsou dostatečné znalosti patologů - v Dánsku například proškolením těchto specialistů vzrostl počet úmrtí na legionelózu pětkrát - (DRAŠAR [3-2])!
Otázkou je zejména zahájení léčby, což je problematické a mělo by být zvažováno u všech začínajících zápalů plic u osob se sníženou imunitou.
Legionelóza se dělí především podle zdroje nákazy. Pak je toto rozdělení následující:
- Ambulantní - infekce získaná mimo nemocnici
- Nosokomiální - infekce vzniklá při pobytu v nemocnici
- Cestovní - nákaza po pobytu v hotelích nebo zařízeních hromadného ubytování (tj. mimo své běžné prostředí)
Cestovní legionelózy mají úzký vztah k hotelům a k cestování. Množství těchto infekcí vzhledem k infekcím získaným při pobytu v nemocnici by mělo být menší, ale je tomu právě naopak. V Anglii počet cestovních legionelóz přesahuje 50 % všech případů. Situace se stala natolik vážnou, že Světová zdravotnická organizace (WHO) zřídila v Londýně centrální databanku evropských hotelů, na kterou jsou všechny Národní referenční laboratoře (NRL) napojeny. Každé nové onemocnění tam musí být neprodleně ohlášeno a toto centrum okamžitě uvědomuje NRL ze země původce, aby mohla být podniknuta rychlá nápravná opatření. V tabulce č. 3.9 uvádíme počty těchto legionelóz z posledních let minulého století. Mezi země s největším počtem výskytu onemocnění patří především jižní evropské státy, Španělsko, Itálie, Turecko a Řecko. Pokud jde o cestovní legionelózy, je překvapivá informace z listopadu 1999 naší zpravodajky Radiožurnálu v SRN o tom, že němečtí lékaři specifikovali pokles imunity jednotlivce při letu letadlem. Při podmínkách v tomto dopravním prostředku, kdy je zde udržován přetlak v kabině oproti okolnímu prostředí, odpovídající výšce cca 2000 m, dochází k iniciaci imunitního systému. Tento reaguje na změněné podmínky po startu a očekává nějaký nápor, tedy se mobilizuje. Ovšem zjistí, že se vlastně nic neděje a tak imunitní systém přechází do útlumu, ve kterém setrvává ještě asi 48 hodin po přistání. A v této době po přistání je cestující v jiném prostředí, ubytuje se. Má-li smůlu na hotel s nezabezpečeným systémem přípravy a distribuce PWH, s velkou pravděpodobností se může nakazit. Pravděpodobně sem lze zařadit nedávnou epidemii v Austrálii, kde bylo postižena také řada Evropanů. O tom, že lze získat legionelózu i na výstavě květin, byla i v denním tisku informace z Holandska, kde to byla skutečná epidemie (březen 1999) a kde dohledávali postižené - bylo jich přes 20 - Ministerstvem zdravotnictví Holandska i po okolních státech! Dle sdělení Drašara [3-2] příčinou byla nikoliv samotná výstava květin, ale předvádění perličkové koupele v prostoru před pokladnami, kde všichni přítomní chvíli čekali... Také mlžení zeleniny v supermarketech nemusí být bez viny... Průběh onemocnění legionelózou může u člověka probíhat v širokém spektru forem podle závažnosti - od asymptomatických serokonverzí (bez zjevného onemocnění) až po těžké infekce plic s postižením řady dalších orgánů. Klinicky se rozlišují dvě varianty onemocnění:
- Pontiacká horečka
Pojmenována byla podle města ve státě Michigan, USA, kde v budově zdravotnického střediska onemocnělo 95 osob ze 100 přítomných - nedostatečně udržovaná klimatizace se zvlhčováním vzdušiny vodou. Toto onemocnění se vyznačuje poměrně krátkou inkubační dobou, okolo 36 hodin. Příznaky jsou velmi podobné chřipce. Charakteristické jsou horečky, bolesti hlavy a svalů, třesavka a celková únava. Délka onemocnění kolísá mezi 2 - 5 dny a vyléčení je spontánní. Jako možní původci byli zatím v několika epidemiích popsáni Legionella pneumophila, Legionella feeleii, Legionella micdadei, Legionella anisa. Jedna z nejvýznamnějších epidemií proběhla ve skotském letovisku Lochgoilhead v roce 1988, kde Legionella micdadei, nalezená poté v bazénu s vířivou vodou, infikovala 187 návštěvníků, z toho 35 dětí. - Legionelóza
Její jméno připomíná památný sjezd amerických legionářů ve Philadelphii v roce 1976, kde toto onemocnění bylo poprvé rozeznáno, jak již bylo uvedeno výše. Jde o závažnou infekci plic s nástupem prvních příznaků po 2 - 10 dnech. Postiženy bývají vedle plic i játra, ledviny, mozková tkáň a zažívací trakt. Okolo 25 % pacientů vyžaduje intenzívní péči. Jedním z typických rysů tohoto onemocnění jsou vysoké horečky, léčba nereagující na běžně užívaná antibiotika, poruchy motoriky, zmatenost, průjmy. V 85 % tyto infekce vyvolává Legionella pneumophila sg.1. Zpočátku bývají napadena omezená místa plic, ale v průběhu několika dní se infekce rozšíří jednostranně nebo oboustranně v plicích a dojde k zachvácení celých plic, což se projeví jako generalizovaný zápal plic. Tato poměrně prudká pneumonie končí v některých případech sedmý den smrtí. Ve zbývajících případech po dalších 3 až 4 dnech klesá pomalu teplota, ale desátého dne zpravidla nemoc recidivuje (navrací se) a v plicích se opětně objevují napadená místa. Rekonvalescence je pomalá a trvá týdny. Hlavním důvodem poměrně vysoké úmrtnosti je obvykle nesprávně určená diagnóza a z toho vyplývající chybná terapie. Existují sice účinné léky proti legionelóze (antibiotika erythromycin, ryfampicin, tetracyklin), ale jejich účinek nastupuje asi až třetí den po aplikaci. Když ovšem lékař usoudí podle obdobných příznaků na zápal plic, nasadí obvykle jiné antibiotikum, ale bakterie legionely jsou vůči antibiotikům penicilinové řady resistentní. Když lékař čtvrtého dne nezjistí žádné zlepšení, je už pozdě na zvolení správné léčby.
| Stáří pacienta (roky) | Absolutní počet | (%) |
|---|---|---|
| Do 1 | 7 | 0,5 |
| 1 - 4 | 3 | 0,2 |
| 5 - 9 | 4 | 0,3 |
| 10 - 14 | 7 | 0,5 |
| 15 - 19 | 10 | 0,7 |
| 20 - 24 | 14 | 1,0 |
| 25 - 29 | 50 | 3,6 |
| 30 - 39 | 165 | 12,0 |
| 40 - 49 | 209 | 15,3 |
| 50 - 59 | 207 | 15,1 |
| 60 a více | 667 | 48,8 |
| Nezařazeno věkově | 27 | 2,0 |
| CELKEM | 1.370 | 100 |
Tabulka 3.2 - Počet hlášených úmrtí na legionelózu v USA 1990 [EXNER 3-4]
Legionelóza podléhá ohlašovací povinnosti ve všech členských státech Evropské unie. Přesto je odhadováno, že je hlášeno méně než 5 % všech případů výskytu tohoto onemocnění, i když stále dochází k postupnému získávání podrobnějších informací vedoucích ke zdokonalení v diagnostice tohoto typu onemocnění. Z následujícího grafu je zřejmé, že v některých zemích jsou počty hlášených legionelóz až podezřele nízké.
Literatura:
[ 3-7 ] KOPŘIVA,M.: Legionella Pneumophila. Topenářství a instalace,5/93
[ 3-3 ] DRAŠAR,V., FIŠER,J.: Legionelly stále aktuální. VESMÍR, 10/1990, s. 584 - 585
[3-15 ] ROGERS,J., DOWSET,A.B.,LEE,J.V.,KEEVIL,C.W.:Chemostat Studies of Biofilm Development on Plumbing
Materials and the Incorporation of Legionella pneumophila. H.W. ROOSMOORE, Elsevier Science Publishers, 1991
[ 3-2 ] DRAŠAR,V.: osobní sdělení ke svým cestovním zprávám ,
[3-20 ] WERNER,H-P., PIETSCH,M.:Legionella Pneumophila. Československý instalatér 5/92, s. 31 - 35
Článek je výběrem z textů v sešitu projektanta Opatření pro zajištění hygieny vnitřních vodovodů, který vydala STP - Společnost pro techniku prostředí v r. 2005